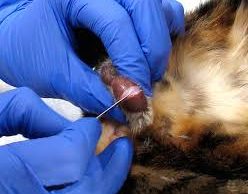
Первая помощь
Приступ эклампсии у беременной может произойти внезапно, что достаточно опасно, ведь поблизости может не оказаться врача. В такой ситуации требуется неотложная помощь. В процессе судорог женщина может захлебнуться рвотными массами или пораниться. Чтобы этого избежать, следует правильно оказать первую помощь.Если будущая мама потеряла сознание и стала дергаться от судорог, нужно первым делом вызвать скорую помощь. После этого следует уложить беременную на бок, по возможности очистить ее рот от рвотных масс и обеспечить покой. Если инцидент произошел в помещении, лучше создать тишину: приглушить звуки, вывести из комнаты людей
Также можно приглушить свет, задернуть шторы.Внимание: Ни в коем случае нельзя пытаться остановить судороги, прилагая физическую силу. Приступ должен пройти сам!
Прогноз
К счастью, эклампсия у кошек после родов лечится довольно быстро и легко, если вовремя применить необходимые препараты. Однако если заболевание запущено минимум на пару дней, велика вероятность, что помощь животному уже не понадобится.
В связи с этим, беременной или родившей котят особи, необходимо уделять должное внимание, наблюдать за её состоянием и поведением. Желательно консультироваться со специалистами в ветеринарии, проводить анализы заблаговременно
Повторная беременность снова может обернуться гипокальциемией. Не стоит забывать о проблемах при предыдущих родах, лучше быть готовым ко всему, кормить животное высококачественными продуктами и проявлять заботу.
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Профилактика
Если во время вынашивания котят материнскому организму не хватает кальция, то это грозит кошке эклампсией
Кальций для построения организмов детёнышей берётся из костей кошки, чем обусловлена недостача этого важного элемента
Послеродовая эклампсия у кошек может не проявиться, даже при предрасположенности к ней организма
Для организма кошки важно полноценное питание, богатое необходимыми микроэлементами и витаминами. Важно, чтобы пища была богата кальцием и, в то же время, у животного не возникало его переизбытка
Поэтому, пищу следует тщательно подбирать, и даже если у домашнего питомца были особые предпочтения в еде, стоит пересмотреть его рацион.
Даже если в организм кошки поступает достаточное количество кальция, его может не хватать и во время выкармливания, ведь большая часть поступает в молоко для поддержания здоровья и роста котят, а материнский организм страдает.
Для профилактики эклампсии после родовой деятельности, в течение недели можно давать внутрь вместе с водой Гормель или производить с ним инъекции.
Также профилактику можно производить, применяя подкормку с восстановительными фитоминами.
Как врачи будут лечить кошку
Лечение должно быть комплексным — устраняющим опасные для жизни симптомы и восстанавливающим нормальный уровень кальция в крови. Стандартный набор препаратов, которые дают ветеринары животным с приступами эклампсии:
- Капельница Ca Gluconicum (10% раствор в дозировке 15 мг на каждый килограмм веса кошки) — в течение 30–40 минут. Осуществляется только в условиях клиники, так как обязателен единовременный контроль ЭКГ.
- Барбитураты внутривенно для устранения опасного перевозбуждения центральной нервной системы.
- Диазепам для противосудорожного и миорелаксирующего действия вводится внутривенно в дозе 0,1 мг на каждый килограмм веса пациента.
- Жаропонижающие средства для устранения признаков гипертермии.
После вывода кошки из критического состояния её можно будет отнести домой. В течение недели хозяину придётся колоть животному борглюконат кальция в предписанной ветеринаром дозировке. Кошек с эклампсией рекомендовано отлучить от своих котят, придётся на период лечения самки выкармливать детёнышей искусственно.
Симптоматика
Симптомов очень много, и частные проявления зависят от того, яйца каких именно гельминтов попали в организм. Далее мы расскажем про общие симптомы для всех паразитических заражений, а потом про энтеробиоз, аскаридоз и еще 5 видов заражений.
Общие симптомы:
- повышенная раздражительность, беспокойный сон, снижение усидчивости и внимательности, частые истерики и злоба;
- повышенный аппетит, сопряженный с активным сбросом веса;
- симптоматика со стороны пищеварительной системы – поносы, запоры, тошнота, боль в правом подреберье;
- головокружение и боль в голове;
- аллергия на пищевые продукты;
- течение из носа;
- болезни и инфекции органов половой системы;
- ломкость ногтей/волос;
Энтеробиоз – это гельминтоз, при котором организм заражают острицы. Личинки появляются из яиц уже через 4-6 часов, за 2-4 недели они становятся взрослыми особями – круглыми червями сероватого или белого цвета длиной 5-10мм. Они селятся в слепой кишке и аппендиксе, а откладывают яйца снаружи ануса – по ночам самки остриц выходят на воздух с этой целью. Такой механизм размножения приводит к сильному зуду в ночное время – отсюда беспокойный сон, ворочание, вскрикивания.
Дополнительные особые симптомы:
- ночное мочеиспускание;
- скрип зубами;
Аскаридоз – это гельминтоз, при котором организм заселяется аскаридами. Эти черви уже значительнее – средняя длина взрослой особи составляет 25-30 см. В организм личинки и яйца попадают с недостаточно обеззараженными свежими фруктами и овощами. Период развития проходят в кишечнике, после чего переходят в лимфатические и кровеносные сосуды, и с током крови и лимфы расселяются по всему организму – в печени, сердце, легких. Затем они попадают в полость рта и повторно заглатываются. С этого момента начинают развитие взрослые аскариды. Это занимает примерно 3 месяца.
Как заподозрить наличие глистов у детей:
- увеличиваются печень, селезенка, лимфоузлы;
- поднимается температура, иногда до 38 градусов;
- появляется недомогание и слабость;
- развиваются дыхательные патологии – пневмония, бронхит и бронхиальная астма;
- падает давление;
- появляется симптоматика со стороны ЖКТ – запоры, поносы, тошнота и рвота, боли в виде схваток;
- боязнь света;
- кошмары по ночам;
- сухой кашель – мокрота с оранжевым оттенком и кровавыми вкраплениями.
Вывести аскариды сложнее, чем остриц, поскольку самка откладывает почти 250 тысяч яиц каждый день. Ни в коем случае не стоит надеяться на народные методы или покупать первое попавшееся средство в аптеке – обязательно обращайтесь к специалисту.
Это не все глисты у детей, которые заселяются в организм. Всего в мире более 300 видов гельминтов, и только в России встречается 70 из них. Помимо двух перечисленных типов большое распространение получает еще 5 видов:
- трихоцефалез – характеризуется отставанием как в физическом, так и в интеллектуальном развитии, но в целом протекает почти бессимптомно;
- описторхоз – повышается температура, увеличиваются узлы лимфатической системы, появляются кожные высыпания;
- гименолепидоз – основным последствием является ринит;
- токсокароз – имеет много симптомов, отличающий его от других гельминтозов: кератит, кашель с удушьем, офтальмит, хориоретинит, лицевая отечность;
- широкий лентец – характеризуется анемией, расстройствами в кишечнике, болью в области живота.
У грудных детей могут наблюдаться симптомы уже через несколько недель жизни, если они получили яйца и личинки глистов от матери, например, во время родов. Как правило симптоматика проявляется в виде отсутствия набора веса, обильного слюнотечения, сыпи, бледности, синевы под глазами, запоров. Ребенок постоянно беспокоится, кричит, плохо спит и ест. Крик может быть невыносимым, а ребенок будет синеть в процессе него.
Глисты нередко являются причиной развития легочных патологий и диагностируются при помощи УЗИ или рентгена. Паразиты, в частности, цепень эхинококка, могут повредить не только органы дыхания, но и переместиться дальше в мозг и сердце. На участках развития гельминтов в легких появляются рубцы, спайки, форма легких начинает видоизменяться. Такие изменения провоцируют широкий спектр заболеваний – астма, фиброз, бронхит, плеврит, эмфиземы и прочее. При попадании в легкие цепня образуется эхинококкоз, когда паразит развивается в виде кисты.
Симптоматика будет в большей степени зависеть от того, какой гельминт заселился в организм, но беспокойство ребенка и наличие вышеуказанных общих симптомов должно насторожить родителей. При появлении признаков глистов запишитесь на прием к педиатру или гастроэнтерологу, чтобы своевременно пройти анализы.
Лечение заболеваний кишечника в Expert Clinics
Expert Clinics предлагает комплексную медицинскую помощь пациентам, страдающим различными заболеваниями кишечника. В нашей клинике работают высококвалифицированные врачи с уникальными знаниями, подкрепленными многолетней практикой, как в России, так и за рубежом.
Стоит сказать, что не нужно бояться проверять кишечник. Современные методы помогают безболезненно диагностировать его состояние.
Доктора Expert Clinics обладают знаниями из области интегративной антивозрастной и биомедицины, и способны обнаружить болезнь на ранних стадиях и приступить к ее лечению в кратчайшие сроки без очередей, стресса и в комфортных условиях.
А главное, восстановленное здоровье кишечника повысит тонус всего организма и значительно улучшит ваше самочувствие.
Симптомы послеродовой эклампсии у кошек
Перед приступом кошка начинает вести себя крайне беспокойно: мечется, постоянно подаёт голос, пугается малейшего шума, зрачки расширены, вяло реагируют на свет, слизистые бледные. Кошка может не узнавать своих хозяев и котят, может без причины перетаскивать котят с места на место, покусывать их, либо наоборот, бросает котят и пытается укрыться в темном укромном месте. Иногда бывают случаи поедания котят из помета. С приближением приступа становится заметна дрожь конечностей.
Приступ начинается с выраженного нарушения координации, неестественности позы, падений «на ровном месте». Затем возникает паралич задней части тела. Дыхание учащено и напряжено, язык вываливается из пасти. Морда кошки заострена, кожа на ней натянута, зубы открыты, челюсти сжаты, шея вытягивается. Задние лапы животного не сгибаются из-за спазма, так что кошка ходит словно на ходулях. Отмечается сильное слюнотечение или образование пены. На последней стадии приступа отмечаются клонические и тонические судороги, зрачки расширяются и перестают реагировать на свет. При любых прикосновениях и даже при обращении к животному судороги резко усиливаются или возобновляются. Возможно повышение температуры. После истощения энергетических запасов мышц кошка лежит неподвижно в течение 20-30 минут, затем приступ проходит бесследно. В промежутках между приступами животное не проявляет никаких признаков заболевания. Из-за падения уровня глюкозы после приступа может наблюдаться усиление аппетита и извращение пищевых предпочтений. Промежуток между приступами может составлять от нескольких часов до суток.
В редких случаях картина эклампсии может развиться у кошки до родов, при этом отдельные или все плоды могут погибнуть до наступления родов или родиться нежизнеспособными. Эклампсия у беременной кошки является показанием к проведению кесарева сечения, после чего кошку изолируют от котят на одни сутки. В некоторых случаях котята и дальше будут находиться на искусственном вскармливании.
Как последствие эклампсии у кошки часто развивается мастит.
Диагностика
Диагностика спондилеза производится с помощью радиологических методов, таких как обзорная рентгенография, МРТ или КТ. Рентгенография позволяет визуализировать остеофиты, утолщение суставов и уменьшение расстояния между позвонками. КТ позвоночника в состоянии визуализировать позвоночник более детально и позволяет диагностировать сужение позвоночного канала (стеноз) при его наличии. МРТ исследование является наиболее информативным и позволяет визуализировать мягкие ткани (диски, связки,нервы) и диагностировать наличие компрессии нервных структур, что нередко позволяет выяснить истинную причину болей при спондилезе.При подозрении на повреждение нервов может быть назначена ЭНМГ, которая позволит определить степень повреждения нервного волокна и нарушения проводимости. Иногда для уточнения диагноза может назначено радиоизотопное сканирование, основанное на разной степени поглощения радиоактивного материала тканями с разным метаболизмом (например, при воспалении или опухоли в костной ткани будет избирательно аномально накапливаться больше радиоизотопа).
Что мешает забеременеть при заболевании циститом?

По данным ВОЗ, одной из ключевых причин бесплодия в парах являются инфекционно-воспалительные заболевания органов малого таза . Как цистит влияет на репродуктивное здоровье?
Согласно последним исследованиям, мочевыделительная система и половые органы связаны между собой не только общей кровеносной и лимфатической системой, но также могут влиять друг на друга через общую вегетативную иннервацию, иммунную систему, а также систему цитокинов — локальных гормонов, которые действуют местно и регулируют обмен веществ в органах и тканях .
Инфекции нижних мочевыводящих путей могут приводить к спаечному процессу в малом тазу. Спайки влияют на взаиморасположение органов, лимфатических и кровеносных сосудов — следовательно, они ведут к нарушениям микроциркуляции в матке и яичниках, снижению восприимчивости эндометрия (внутренней выстилки матки) к гормональным сигналам и уменьшают вероятность нормального прикрепления эмбриона.
Воспаление мочевого пузыря может распространиться на маточные трубы, яичники, придатки, а также простату у мужчин, что впоследствии может вызывать проблемы с зачатием в парах. Хронические аднекситы, оофориты, цервициты, эндометриты и непроходимость маточных труб лидируют в списке причин бесплодия у женщин.
Наличие постоянного очага инфекции в органах малого таза заставляет местную иммунную систему постоянно пребывать в активном состоянии, это делает невозможным процесс локального угнетения иммунитета для прикрепления эмбриона к эндометрию. Это приводит к самопроизвольным абортам на ранних сроках.
На фоне инфекции в тканях органов малого таза развивается интоксикация, ухудшается обмен веществ и наступает гипоксия тканей. Из-за этого нарушаются процессы циклической трансформации клеток эндометрия, что также может приводить к бесплодию .
Симптомы
Симптоматика при смещении (перекосе) таза может быть как умеренной, так и выраженной и значительно нарушать функциональные возможности тела. При умеренном перекосе человек может чувствовать шаткость при ходьбе или возможны частые падения.
Чаще всего встречаются такие симптомы, как боль:
- В пояснице (с иррадиацией в ногу)
- Боль в бедре, крестцово-подвздошных суставах или в паху
- Боль в колене лодыжке или в стопе ахилловом сухожилии
- Боли в плечах, шеи
Если таз смещен в течение длительного времени, то тело будет корректировать и компенсировать нарушение биомеханики и асимметрию и будет происходить соответствующая адаптация мышц, сухожилий и связок. Поэтому, лечение может потребовать определенного времени. Кроме того, перекос таза бывает трудно исправить, так как в течение времени формируется патологический стереотип движений. Чем дольше период перекоса таза, тем больше времени требуется на восстановление нормального мышечного баланса.
Профилактика и лечение брадикардии плода

К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
- Постоянный эмоциональный стресс – например, из-за напряженной работы, нездоровой обстановки в семье (в том числе физического и сексуального насилия);
- Физический дискомфорт – в частности, регулярное поднятие тяжестей, занятия спортом, работа или проживание в высокотоксичной среде, нарушения питания;
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
- При легкой брадикардии врач назначает профилактические меры – прогулки на свежем воздухе, малоинтенсивные физические упражнения, прием минерально-витаминных комплексов, диетическое питание и т. д. В этом случае будущая мать не остается на лечении в стационаре, лишь проходит регулярные обследования.
- Тяжелая брадикардия может привести к потере беременности, поэтому пациентка помещается на сохранение в больничный стационар. Врач назначает лечение основного заболевания матери, вызывающего патологию, параллельно стимулирует плацентарный кровоток, чтобы уменьшить или исключить гипоксию плода. Однако, даже если эти проблемы решены, женщина остается под наблюдением до конца беременности. Обычно в таких случаях назначается кесарево сечение, так как естественные роды ребенок может просто не пережить.
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
- Потерю эластичности мышц в результате быстрого похудения.
- Чрезмерные физические нагрузки.
- Дисплазию — неправильное развитие тканей и органов. Помимо диастаза сопровождается многими дополнительными проявлениями: грыжей, варикозом, геморроем и др.
- Беременность. В результате смены гормонального фона сокращается выработка коллагена, ткани теряют упругость, становятся рыхлыми. Одновременно с этим увеличенная в размерах матка существенно повышает давление на ослабленные мышечные структуры и белую линию.
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
- зрелый возраст роженицы;
- лишний вес до и во время беременности;
- слишком крупный плод;
- количество предыдущих беременностей и родов;
- тип беременности (один плод или несколько);
- осложнения во время вынашивания плода;
- слишком быстрый возврат к активным физическим нагрузкам после родов.
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
Диагностика постхолицистэктомического синдрома
Сложности в точном определении причин, приведших к развитию ПХЭС, и размытость самого определения синдрома требуют
тщательного обследования пациента. Чтобы правильно выбрать лечение, необходимо четко установить, что привело к
появлению ПХЭС.
Вот почему эффективная диагностика постхолицистэктомического синдрома включает сразу несколько методов:
сбор данных анамнеза – врач внимательно изучает старые медицинские заключения и записи, уделяя пристальное
внимание дооперационной диагностике и протоколу проведенной операции;
клинический осмотр пациента;
лабораторные исследования – клинический и биохимический анализ крови, анализ кала на простейших и яйца глист,
общий анализ мочи;
ультразвуковое исследование;
эндоскопию желчных протоков;
магнитно-резонансная томография или компьютерная томография брюшной полости6.
Донорство яйцеклеток
В некоторых случаях эндометриоз приводит к полной неспособности женского организма вырабатывать фертильные яйцеклетки. Это делает невозможным ни естественное зачатие, ни ЭКО с использованием генетического материала самой пациентки. Тем не менее, остальные ее репродуктивные функции могут остаться на нормальном уровне. В такой ситуации стать матерью она может с помощью ЭКО донорскими яйцеклетками.
Показаниями к применению такого метода лечения в планировании беременности при эндометриозе являются:
- хроническая форма болезни в запущенной стадии;
- небольшой или полностью исчерпанный овариальный резерв собственных фертильных гамет;
- низкое качество собственных яйцеклеток пациентки;
- затрудненный или невозможный доступ к фолликулам яичников из-за наличия плотной и насыщенной кровеносными сосудами эндометриоидной ткани на них;
- травматизация ткани яичников вследствие оперативного вмешательства, из-за которой качественные гаметы перестают вырабатываться женским организмом.
Для ЭКО с применением донорских яйцеклеток отбирается генетический материал самого высокого качества. Пациентка непосредственно участвует в отборе донора, так его как признаки с высокой долей вероятности унаследуются будущим ребенком. Женщина получает на руки донорскую карту, в которой указаны биометрические параметры, раса, возраст, национальность донора, ее профессиональная деятельность, увлечения и другие характеристики.
Эндометриоз может прогрессировать, со временем ухудшая состояние репродуктивной системы. Молодым женщинам, у которых эта патология находится на ранней стадии развития, рекомендуется во время ЭКО сделать забор нескольких здоровых зрелых яйцеклеток, часть из которых будет использована в текущих попытках, а остальные – в будущем, когда сами пациентки захотят иметь еще детей, но патологически развившийся эндометрий нарушит функцию яичников.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу