Введение
Синдром Кушинга, или гиперадренокортицизм, — распространенное эндокринное заболевание собак среднего и старшего возраста. Более 80 % собак со спонтанно развившимся СК имеют ГЗГ, то есть избыточную секрецию АКТГ гипофизом, которая вызывает двустороннюю гиперплазию коры надпочечников и, как следствие, повышенную концентрацию глюкокортикоидов в крови. У 15…20 % собак спонтанное развитие СК связано с унилатеральной опухолью надпочечника. Билатеральные опухоли также возможны, но встречаются гораздо реже .
Более 90 % собак с ГЗГ имеют опухоль гипофиза, локализованную в передней или промежуточной доле . Гипофизарные НО могут быть микро- или макроскопическими, доброкачественными или злокачественными, функциональными или нефункциональными . Гистопатологически их можно классифицировать как нодулярную гиперплазию, цисты, аденомы, аденокарциномы, карциномы . При этом АКТГ-секретирующие аденомы встречаются наиболее часто . Большинство из них являются микроаденомами (диаметр менее 1 см) . Макроопухоли (более 1 см), по разным данным, встречаются у 10…50 % собак . Такой значительный диапазон колебаний инцидентности связан с разногласиями по поводу определения термина «макроопухоль». На сегодняшний день не установлен точный размер НО, которые следует относить к группе макроопухолей, по причине серьезной разницы в размерах различных пород собак и, соответственно, их гипофизов. В норме высота гипофиза у собак — от 2,1…3 мм до 6…7,5 мм . По аналогии с медициной человека, у собак НО диаметром более 1 см принято считать макроопухолями, из которых около 75 % составляют доброкачественные . Большие опухоли, разрастающиеся в дорсальном направлении, могут сдавливать гипофиз, инвазировать гипоталамус и другие структуры, расположенные над турецким седлом, вызывая в них геморрагии и некроз, а также служить причиной развития неврологической симптоматики . Около 10 % собак имеют нефункциональные НО гипофиза .
Средний возраст собак с ГЗГ — 7…9 лет, с НЗГ — 11 лет . Предрасположенность к заболеванию выявлена у пуделей, такс, всех видов терьеров. Характерные клинические симптомы — полиурия, полидипсия, полифагия, сонливость, увеличение в объеме живота, мышечная слабость, симметричные алопеции, не затрагивающие голову и дистальные поверхности конечностей, кальциноз кожи, анэструс/атрофия семенников, а также неврологические расстройства .
Неврологические нарушения, обусловленные макроопухолью гипофиза, могут проявляться в виде летаргии или притупленности сознания, дезориентации, изменения поведения, снижения аппетита или анорексии, бесцельного блуждания, наклона головы вниз, манежных движений, атаксии, тетрапареза . Реже встречаются слепота и эпилептические приступы . ГАК развивается постепенно и медленно прогрессирует в течение месяцев или даже лет. На раннем этапе болезни у собаки, как правило, отмечают лишь один-два ведущих клинических симптома, в то время как на позднем может присутствовать уже весь симптомокомплекс . Рутинное исследование собак при подозрении на СК должно включать в себя биохимический и клинический анализы крови, анализ мочи, УЗИ брюшной полости . Для подтверждения диагноза используют малую дексаметазоновую пробу, стимулирующую пробу с АКТГ или определяют соотношение концентраций кортизола/креатинина в моче . При наличии неврологических симптомов показаны МРТ или КТ головы — единственные на сегодняшний день прижизненные неинвазивные методы выявления макроопухоли гипофиза и оценки ее размера . Ни один из эндокринологических тестов не позволяет достоверно дифференцировать пациентов с микроаденомой от пациентов с макроаденомой или аденокарциномой гипофиза .
Выбор метода лечения СК зависит от локализации опухоли. При ГЗГ в основном назначают медикаментозную терапию веторилом или митотаном. Эти препараты снижают уровень кортизола в крови, но никак не влияют на первичное НО гипофиза и, соответственно, не снижают секрецию АКТГ . За рубежом для лечения собак с ГЗГ успешно используют транссфеноидальную гипофизэктомию. Но данная операция технически сложна, сопряжена с высоким риском смертности и послеоперационных осложнений , поэтому ее должен выполнять только опытный хирург. При развитии у пациента неврологической симптоматики и выявлении макроопухоли гипофиза рекомендована ЛТ. Этот метод позволяет уменьшить размер НО гипофиза и улучшить неврологический статус большинства пациентов . Если развитие СК связано с наличием аденомы/аденокарциномы надпочечника, то при резектабельности НО рекомендована адреналэктомия, при нерезектабельности — медикаментозная терапия .
Причины дегенерации сетчатки глаза и ее разновидности
Дистрофия сетчатки делятся на группы, в зависимости от причины, вызвавшей нарушение. Основной причиной дегенерации сетчатки глаза является близорукость. Из-за сильной миопии глаз становится больше, а сетчатка растягивается, на ней образуются патологические очаги. У близоруких людей наиболее часто встречается периферическая дистрофия сетчатки, вызванная в том числе и нарушением кровоснабжения органов зрения. При лечении периферийных дистрофий с профилактической целью выполняется лазерная коагуляция, которая снижает риск отслоения сетчатки, потому что укрепляет ее. Во время операции лазер создает сращения между сетчатой и сосудистой оболочками глаза.
Разновидности дистрофии сетчатки бывают приобретенными и наследственными:
- возрастные нарушения — возрастная дистрофия сетчатки протекает в сухой и влажной форме (экссудативной), относится к приобретенным заболеваниям, развивается после 60 лет, часто ее сопровождают такие недуги, как катаракта;
- приобретенные патологии — возникают из-за болезней, нездорового образа жизни, травм, нарушения работы рецепторов;
- врожденные — болезнь Беста, кистозная макулярная дегенерация, ахроматопсия (тяжелое нарушение цветовосприятия);
- ювенильные, наследственные — колбочковая дистрофия, ювенильный ретиношизис, болезнь Штаргардта (в анамнезе наследственный фактор).
Изменения в центральной части сетчатки возникают на фоне избыточной инсоляции, ослабления иммунитета, после полученных травм, имеющихся заболеваний сердечно-сосудистой, эндокринной системы организма.

Лечение
При лечении болезни Кушинга у собак используются, главным образом, препараты митотан и трилостан.
Пациенты с гиперадренокортицизмом подвергаются повышенному риску инфекции, потому что болезнь подавляет их иммунитет. Собаки с болезнью Кушинга также имеют повышенный риск инфекций мочевых путей, которые проявляются недержанием, частым мочеиспусканием в небольших объёмах, затредненным мочеиспусканием и появлением крови в моче. Поскольку иммунная система не может работать нормально, у собак с болезнью Кушинга инфекция мочевых путей может протекать бессимптомно, поэтому при установлении диагноза необходимо сдавать анализ мочи не реже двух раз в год.
Болезнь Кушинга также повышает риск кожных заболеваний. Симптомы инфекции кожи включают: красноту, зуд, выделения, припухлость, повышение местной температуры, боль.
Собаки с болезнью Кушинга также подвержены повышению кровяного давления. Поэтому их кровяное давление необходимо контролирвать во время диагностики и затем по крайней мере дважды в год.
Диагностика
Анализы крови (общий клинический и биохимический анализ крови), анализ мочи (общий клинический, при необходимости соотношение кортизол/креатинин), обзорное УЗИ брюшной полости (исследование надпочечников на наличие опухолей и оценка других органов (печени, матки и т.д.).
Эти анализы позволяют выявить сопутствующие патологии, которые протекают совместно с гиперадренокортицизмом или являются причиной схожих клинических признаков.
Иногда требуется проведение дополнительных исследований – компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) для выявления опухолей и определения возможности их удаления. Эти анализы позволяют выявить сопутствующие патологии, которые протекают совместно с гиперадренокортицизмом или являются причиной схожих клинических признаков.
Если клинические признаки прогрессируют, а ГАК тестами не подтвержден, повторяют исследование через 3–6 месяцев.
Для подтверждения ятрогенного синдрома Кушинга специфические тесты не требуются, достаточно данных опроса (длительный прием глюкокортикостероидов, применение в высоких дозах или неконтролируемое использование) и клинического осмотра животного.
Для подтверждения синдрома Кушинга проводится ряд специфических тестов
Ни один тест не имеет 100% диагностической ценности. Диагноз ставится с учетом клинических признаков. У пациента с ГАК любой скрининг-тест может быть отрицательный. Если результаты теста отрицательные и другие причины такого состояния исключены, но подозрение на ГАК остаются, необходимо выполнить другие тесты.
Существует 3 диагностических теста:
1
Соотношение кортизол/ креатинин в моче
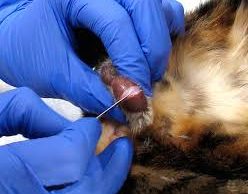
Определение соотношения между кортизолом и креатинином . Мочу владелец может собрать в контейнер дома или на улице. Основное правило – избегать стресса у собаки при взятии мочи. В некоторых статьях авторы рекомендуют, чтобы прошло не менее 2 дней после посещения ветеринарной клиники. Данный тест обладает высокой чувствительностью, но достаточно часто встречаются ложноположительные результаты. Из плюсов можно отметить невысокую стоимость этого теста и легкость выполнения.
2
Малая дексаметазоновая проба
Врач производит 3 забора крови с интервалом 4 часа. После первого взятия крови делают внутривенную инъекцию дексаметазона (0.015 мг/кг). Тест достаточно чувствительный, но затратный по времени. Могут встречаться ложноположительные результаты, редко. В некоторых случаях по результатам теста получается определить вид ГАК — гипофизарный или надпочечниковый.
3
Проба стимуляции с АКТГ (адренокортикотропным гормоном)
Врач осуществляет забор крови 2 раза с интервалом 1 час, после первого забора крови животному делают инъекцию АКТГ. Часто встречаются ложноотрицательные результаты. Также, этот тест проводится для контроля терапии синдрома Кушинга, для подбора дозировки лекарственных препаратов, если выбран терапевтический метод лечения. Из недостатков теста — высокая стоимость АКТГ и сложность его приобретения.
Профилактика сахарного диабета

- Поддерживать вес в идеальной форме. Потреблять углеводов в объеме не более 50-55% калорий, отдавая предпочтение сложным, медленно усваиваемым (злаки и их производные, бобовые) и избегать простых углеводов (сахар, фруктовый сок, сладкие напитки, конфеты, мед).
- Потреблять много клетчатки. Необходима водорастворимая клетчатка, которая присутствует в овощах и бобовых, т. к. она замедляет всасывание в кишечнике углеводов и холестерина.
- Потреблять фрукты между приемами пищи, ограничивая виноград, банан, ананас, и арбуз.
- Потреблять должное количество белка в каждый прием пищи, но в умеренной степени (15-20% от общего числа калорий), чередуя рыбу, бобовые, мясо и яйца.
- Использовать самые простые приправы. Соль заменить лимонным соком и специями.
- помогают поддерживать нормальный вес;
- повышают чувствительность к инсулину;
- способствуют снижению уровня сахара в крови;
- повышают уровень холестерина ЛПВП;
- снижают кровяное давление.
Заключениеhttp://kingmed.info/media/book/2/1723.pdfhttps://www.vidal.by/patsientam/entsiklopediya/narusheniya-obmena-veshestv-endocrinoligiya/saharnyi-…https://med-tutorial.ru/med-books/book/100/page/11-bolezni-endokrinnoy-sistemi-rasstroystva-pitaniya…https://aif.ru/health/leksprav/1154205
Лечение
В зависимости от того, поражение какого органа стало причиной синдрома Кушинга, лечение этой болезни может быть консервативным или оперативным.
Если выявленная опухоль надпочечника, то возможно проведение хирургического вмешательства, в процессе которого удаляется надпочечник. При обнаружении проблем с обоими надпочечниками, удалению подвергаются оба органа, и для коррекции гормонального фона собаки ей назначается пожизненный прием лекарств.
Стандартная лекарственная терапия проводится с помощью проверенных на практике препаратов:
- Гормональное средство «Митотан» снижает уровень кортизола. Первоначальная доза его составляет 50 мкг лекарства на один килограмм веса животного. Прием этого количества лекарства можно разделить на 2-3 раза в сутки. Через две недели делается контрольный анализ крови и если ветеринар отмечает снижение кортизола до нормальных показателей, то препарат дают собаке один раз в неделю в той же дозе.
- Другим популярным в ветеринарной практике способом является лечение «Кетоконазолом». Этот препарат особенно показан тем собакам, у которых болезнь спровоцировала возникновение грибка кожи. При лечении происходит поэтапное увеличение дозы: 1 неделя — 10 мкг на 1 килограмм веса (за 2 приема в сутки), 2 неделя — 20 мкг/1 кг, 3 неделя — 30 мкг/1 кг.
При правильно поставленном диагнозе и грамотно подобранном лечении хозяин почти сразу замечает эффект от терапии — собака перестает «пить тазиками», а общее состояние ее улучшается. Если же на фоне лечения состояние питомца ухудшается, то, скорее всего, это вызвано осложнениями заболевания.
Ветеринар для контроля лечения и поиска причин ухудшений назначает повторные анализы и инструментальные исследования.
При ятрогенном виде синдрома необходимо прекращение гормональной терапии
Но проводить отмену нужно постепенно, осторожно снижая дозу лекарства и контролируя состояние собаки с помощью проведения анализов

Последствия пародонтоза
Пародонтоз – серьезное заболевание, и он может привести к весьма опасным последствиям:
- Периодонтиту
- Язвенному гингивиту
- Ретроградному пульпиту
- Периоститу
- Остеомиелиту костей челюсти
- Повышенной нагрузки на зубы, которые на затронуты пародонтозом
- Невозможности протезирования
- Альвеолярной пиорее
- Проблемам с желудком из-за бактерий в полости рта и недостаточного пережевывания пищи
- Гнойной интоксикации организма
- Лимфадениту – воспалению лимфатической системы
Пародонтоз может спровоцировать смерть от тяжелых заболеваний
В Каролинском институте в Швеции недавно было завершено исследование, которое длилось 16 лет и включало в себя осмотр более чем трех тысяч пациентов. Было установлено, что даже у молодых людей, страдающих одновременно какой-либо серьезной болезнью и пародонтозом, вероятность преждевременной смерти намного выше чем у тех, кто от пародонтоза не страдает. За годы исследования было зафиксировано 110 летальных исходов, и у большинства пациентов был пародонтит. Средний возраст умерших – 47 лет.
Бригитта Седер, руководитель исследования, считает, что если пародонтоз уже заметен и от него выпадают зубы, то он протекает минимум 15 лет, а значит, уже успел нанести организму серьезный вред. Так что это заболевание может быть намного более опасным, чем предполагалось ранее.
К сожалению, пародонтоз развивается в основном по внутренним причинам, а не из-за плохой гигиены полости рта, однако это один из немногих методов хоть как-то повлиять на данное заболевание. Даже если вы находитесь в группе риска, при тщательной гигиене есть вероятность, что пародонтоз обойдет вас стороной.
Пародонтоз и рак молочной железы
Некоторое время назад была обнаружена связь между пародонтозом и раковыми опухолями легких, поджелудочной, шеи, головы, пищевода и ротовой полости. На фоне этого ученые из университета Буффало, также исследовавшие связь между курением и пародонтозом, решили выяснить, нет ли зависимости между пародонтозом и раком молочной железы. Это было сделано потому, что в тканях рака груди были найдены те же микроорганизмы, что и в ротовой полости при пародонтозе.
Проведенное исследование было весьма масштабным – за 73 тысячам женщин наблюдали от 6 до 7 лет. Из них 2100 заболели раком, причем большинство из них курили и болели пародонтозом. У тех, кто курил, но бросил за 20 лет до образования рака, риск рака молочной железы оказался выше на 26% чем у женщин без пародонтоза, а у тех, кто болел пародонтозом и не курил – выше на 12%. Таким образом удалось выяснить, что не только курение, но и пародонтоз влияют на рак молочной железы, хотя точные механизмы влияния пока не установлены.
Как все-таки вылечить пародонтоз
Информация с интернет-форумов показывает, что очень многие люди все еще путают пародонтоз с пародонтитом – воспалительным заболеванием десен. По этой причине многие описанные в интернете методики лечения пародонтоза не работают, так как на самом деле лечат пародонтит.
О пародонтозе же пользователи форумов в основном отзываются очень плохо – практически ни у кого он полностью не прошел. Многие пишут, что пародонтозом страдали их отцы или матери, и в итоге тем пришлось полностью удалять зубы и ставить протезы – только тогда заболевание, наконец, остановилось. Неплохо люди на сайтах отзываются об укрепляющих уколах, хотя есть целые группы людей, которым уколы совсем не помогают.
Многим врачи прописывают лекарства для облегчения симптомов – в виде мазей, компрессов и т.п. Курсы лечения нужно повторять регулярно, и в целом пародонтоз перестает беспокоить. Также в качестве поддержки помогают различные зубные пасты – пользователи упоминают «Лакалют», «Пародонтоцит» и «Weleda». Также хорошим дополнением будет использование ирригатора.
Пародонтоз до и после лечения
Причины возникновения заболеваний надпочечников у хорьков
В то время как механизмы причинного фактора, вызывающего заболевания надпочечников у хорьков, неизвестны и научные работы по этому поводу еще ведутся, большинство теорий указывают на две возможные причины:
- Стерилизации и кастрации хорьков в раннем возрасте. Многие заводчики хорьков практикуют стерилизацию этих животных в возрасте 5, 6 недель, и это может подтолкнуть их организм к необходимости компенсировать отсутствие нормальных половых гормонов, ведь действие гипофиза на развитие семенников с помощью фолликулостимулирующего гормона (ФСГ) никто не отменял, поэтому подобная компенсаторная реакция вполне естественна. Заболевания надпочечников встречаются так же у хорьков, которые были стерилизованы после того как достигли половой зрелости, но это довольно редкое явление и является скорее исключением из правил, нежели привычным фактом.
- Увеличение длительности фотопериода. Большинство хорьков вследствие их искусственного содержания в неволе были вынуждены приспосабливаться к жизни их владельцев. В вечернее время на протяжении четырех, пяти часов животное может подвергаться дополнительной нагрузке искусственного света в дополнение к естественному облучению в течение дня. Это ограничивает физиологически нормальное выработанное в ходе эволюции время, которое они проводят в темноте, что снижает выработку мелатонина. Пониженное количество мелатонина приводит к перевозбуждению надпочечников. Хорьки должны находиться в полной темноте не менее 12 часов в течение 24-часового периода.
Итак, можно утверждать что в развитии гиперадренокортицизма у хорьков принимает участие множество факторов, и заболевание является полиэтиологичным (многопричинным). В дополнение к факторам окружающей среды, некоторые хорьки, вероятно, генетически предрасположены к развитию патологии надпочечников.
3.Симптомы и диагностика
Прежде всего, следует отметить, что слова «болезнь» и «синдром», зачастую смешиваемые или употребляемые синонимически, в данном случае имеют принципиально разное значение. Синдром первичного гиперкортицизма, или синдром Иценко-Кушинга, не связан с патологией гипофизарно-гипоталамической системы и не является следствием такой патологии. Синдромом Иценко-Кушинга, или первичным гиперкортицизмом, называют состояние, обусловленное гиперсекреторными нарушениями непосредственно в надпочечниках, даже если клиническая картина очень близка к симптоматике рассматриваемой здесь болезни.
Вторичный гиперкортицизм (болезнь Иценко-Кушинга) различают по трем условным степеням тяжести и по типу течения (быстро прогрессирующий, при котором характерные изменения развиваются в течение 0,5-1 года, и торпидный, развитие которого может ощутимо сказаться лишь через несколько лет от истинного начала процесса).
Пациенты приобретают т.н. кушингоидный габитус: локально откладываются и накапливаются жировые ткани (шея, спина, живот, молочные железы, лицо), тогда как конечности остаются худыми. Лицо округляется, иссушается кожа, появляется шелушение и характерная «мраморная» окраска, стрии («растяжки») на груди, плечах и животе. Нередко наблюдаются внутрикожные геморрагии, при присоединении кожной инфекции – дерматиты, абсцессы.
Как правило, выражены признаки вирилизации – в силу неадекватного состава половых гормонов, вырабатываемых надпочечниками, больной приобретает физиологические и внешние черты противоположного пола. У большинства пациентов обнаруживается прогрессирующая сердечнососудистая недостаточность, остеопороз, снижение иммунитета, вторичные заболевания почек и ЖКТ. Отдельную проблему составляет поражение ЦНС, причем часть нарушений (стволовых, мозжечковых, пирамидных) является необратимой. Могут серьезно страдать высшие психические функции: отмечаются невротические (неврастенические, ипохондрические), депрессивные (в т.ч. с апатическим и суицидальным компонентами), эпилептиформные расстройства, интеллектуально-мнестическое снижение.
Диагностика болезни Иценко-Кушинга требует тщательного многопланового обследования и дифференциации с рядом других нейроэндокринных расстройств. Необходим мультидисциплинарный подход (координированное участие эндокринолога, психоневролога, кардиолога и других профильных специалистов). Большое значение имеют многократные развернутые биохимические анализы крови. Из инструментальных методов для выявления опухолевых образований и остеопороза назначают рентгенографию, МРТ, КТ; характерная для вторичного гиперкортицизма двусторонняя гиперплазия надпочечников обнаруживается при УЗИ, томографии, сцинтиграфии.
Биологически активные несрастания
Рис. 5, 6. Гипертрофическое несрастание перелома.
Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (Рис. 7).
Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (Рис. 8).
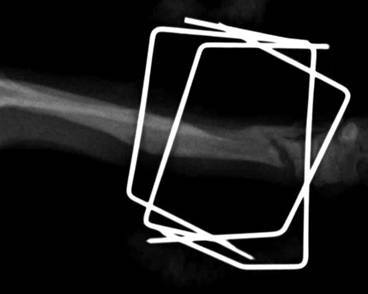
 Рис. 7. Гипертрофическое несрастание в легкой степени.Рис. 8. Олиготропное несрастание.
Рис. 7. Гипертрофическое несрастание в легкой степени.Рис. 8. Олиготропное несрастание.